
Emmanuel Macron a-t-il tenu ses promesses en matière de santé ? L’heure du jugement

« On va faire du travail d’orfèvre. » Nous sommes en 2017 et Olivier Véran, qui est alors porte-parole santé de la campagne d’Emmanuel Macron, déroule sur Egora le programme santé du candidat En Marche, articulé autour de trois grands objectifs : conduire « la révolution de la prévention », « accélérer la lutte contre les inégalités de santé » et rendre le système de santé « plus efficient ». Si la crise du Covid a réduit à néant l’espoir de réaliser 15 milliards d’euros d'économies sur les dépenses de santé d’ici à 2022 et retardé les réformes de fond, notamment celle du financement des soins, Emmanuel Macron est néanmoins parvenu à tenir certaines de ses promesses les plus emblématiques, comme le remboursement à 100% des lunettes, prothèses auditives et dentaires, la suppression du numerus clausus ou encore le doublement des maisons de santé. Retour sur cinq années de réformes.
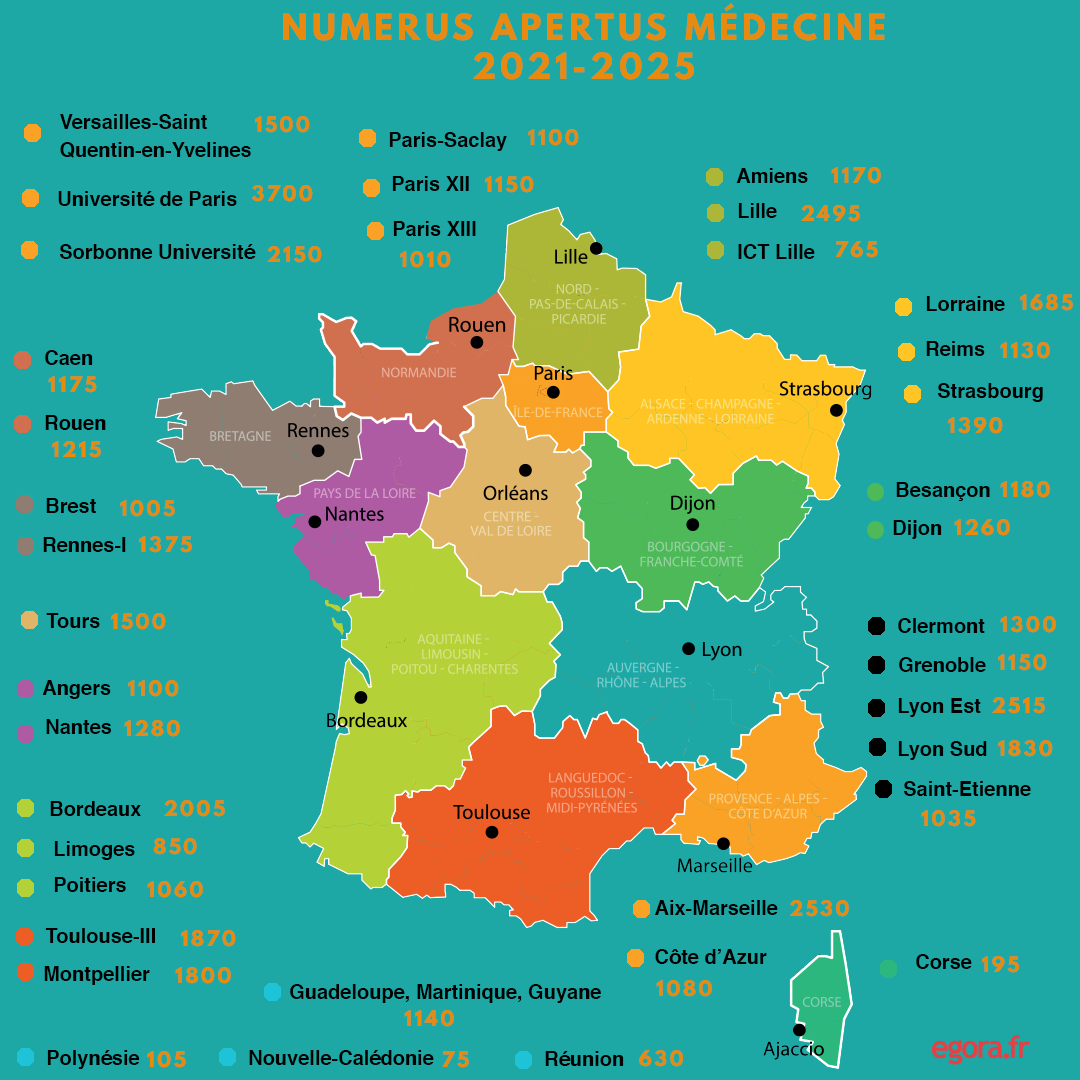
 Résolu à en finir avec le "gâchis" du numerus clausus et de la Paces, "acronyme synonyme d'échec", Emmanuel Macron a annoncé le 18 septembre 2018, dans le cadre de la stratégie "Ma santé 2022", une vaste réforme des études de santé. La suppression du numerus clausus, qui avait été mis en place en 1971, est finalement actée par la loi de santé du 24 juillet 2019. A compter de la rentrée 2021, le plafond devient plancher : le nombre de places en deuxième (et troisième) année de médecine est déterminé par les universités, en fonction d'"objectifs pluriannuels" tenant compte des capacités de formation et des "besoins de santé du territoire". Pour la période 2021-2025, ce numerus "apertus" devra s'établir entre 48 850 et 54 160 places, soit plus ou moins 5% des capacités de formation, pour l'ensemble des facultés de médecine.
Résolu à en finir avec le "gâchis" du numerus clausus et de la Paces, "acronyme synonyme d'échec", Emmanuel Macron a annoncé le 18 septembre 2018, dans le cadre de la stratégie "Ma santé 2022", une vaste réforme des études de santé. La suppression du numerus clausus, qui avait été mis en place en 1971, est finalement actée par la loi de santé du 24 juillet 2019. A compter de la rentrée 2021, le plafond devient plancher : le nombre de places en deuxième (et troisième) année de médecine est déterminé par les universités, en fonction d'"objectifs pluriannuels" tenant compte des capacités de formation et des "besoins de santé du territoire". Pour la période 2021-2025, ce numerus "apertus" devra s'établir entre 48 850 et 54 160 places, soit plus ou moins 5% des capacités de formation, pour l'ensemble des facultés de médecine.
 Face à un François Fillon déterminé à laisser le "petit risque" aux complémentaires santé, en recentrant les remboursements de l'assurance maladie obligatoire sur les pathologies chroniques et les ALD, Emmanuel Macron se pose comme le Président du non déremboursement des soins. A condition qu'ils soient "utiles", précise le candidat En Marche. Le quinquennat a ainsi été marqué par le déremboursement, dès 2017, de la viscosupplémentation dans l'arthrose du genou, puis en août 2018, des médicaments anti-Alzheimer, et enfin, entre 2020 et 2021, de l'homéopathie. Des décisions fondées sur un service médical rendu jugé insuffisant. A l'inverse, Emmanuel Macron s'était engagé à rétablir le remboursement à 100% du traitement des formes sévères d'hypertension artérielle, retirées en 2011 (Roselyne Bachelot est à l'époque ministre de la Santé) de la liste des ALD. En 2017, la mesure faisait l'objet d'une "expertise indépendante", dont les résultats seraient déterminants, nuance Emmanuel Macron dans son programme santé. L'HTA sévère isolée, qui d'après la HAS constitue "un facteur de risque et non une pathologie avérée", n'a finalement pas été rétablie dans la liste des ALD. "Les traitements hypertenseurs qui sont prescrits dans le cadre d'une autre affection de longue durée comme le diabète ou une affection cardiovasculaire restent pris en charge comme tout traitement prescrit au titre de ces ALD exonérantes", précise l'Assurance maladie sur son site.
Face à un François Fillon déterminé à laisser le "petit risque" aux complémentaires santé, en recentrant les remboursements de l'assurance maladie obligatoire sur les pathologies chroniques et les ALD, Emmanuel Macron se pose comme le Président du non déremboursement des soins. A condition qu'ils soient "utiles", précise le candidat En Marche. Le quinquennat a ainsi été marqué par le déremboursement, dès 2017, de la viscosupplémentation dans l'arthrose du genou, puis en août 2018, des médicaments anti-Alzheimer, et enfin, entre 2020 et 2021, de l'homéopathie. Des décisions fondées sur un service médical rendu jugé insuffisant. A l'inverse, Emmanuel Macron s'était engagé à rétablir le remboursement à 100% du traitement des formes sévères d'hypertension artérielle, retirées en 2011 (Roselyne Bachelot est à l'époque ministre de la Santé) de la liste des ALD. En 2017, la mesure faisait l'objet d'une "expertise indépendante", dont les résultats seraient déterminants, nuance Emmanuel Macron dans son programme santé. L'HTA sévère isolée, qui d'après la HAS constitue "un facteur de risque et non une pathologie avérée", n'a finalement pas été rétablie dans la liste des ALD. "Les traitements hypertenseurs qui sont prescrits dans le cadre d'une autre affection de longue durée comme le diabète ou une affection cardiovasculaire restent pris en charge comme tout traitement prescrit au titre de ces ALD exonérantes", précise l'Assurance maladie sur son site.
 Les années 2015 et 2016 ayant été marquées par la forte contestation par les médecins libéraux du tiers payant "généralisé" imposé par la loi Touraine, Emmanuel Macron joue la carte de la prudence sur cette épineuse question. L'ancien ministre de l'Economie annonce dans son programme sa volonté de faire "évaluer ce dispositif". Plutôt qu'un tiers payant généralisé et imposé aux ibéraux, il plaide pour un tiers payant "généralisable, simple et efficace, permettant aux professionnels d’en faire bénéficier leurs patients sans contrainte". En octobre 2017, l'Igas rend son verdict : la généralisation du tiers payant au 1er décembre est "irréaliste" du fait notamment de "freins techniques" sur la part des complémentaires. Le rapport recommande de "desserrer le calendrier de déploiement". Le report est acté par la loi de financement de la Sécurité sociale pour 2018. En coulisses, le Gouvernement tente de faire avancer le dossier avec les syndicats, la Cnam et les mutuelles, en établissant un nouveau calendrier de montée en charge du du dispositif : il sera opérationnel "au plus tard fin 2019", s'avance Agnès Buzyn en avril 2018. La ministre de la Santé revient à la charge une dernière fois en octobre 2019… avant d'être accaparée par le Covid. Le tiers payant a toutefois été rendu obligatoire sur les soins du 100% santé.
Les années 2015 et 2016 ayant été marquées par la forte contestation par les médecins libéraux du tiers payant "généralisé" imposé par la loi Touraine, Emmanuel Macron joue la carte de la prudence sur cette épineuse question. L'ancien ministre de l'Economie annonce dans son programme sa volonté de faire "évaluer ce dispositif". Plutôt qu'un tiers payant généralisé et imposé aux ibéraux, il plaide pour un tiers payant "généralisable, simple et efficace, permettant aux professionnels d’en faire bénéficier leurs patients sans contrainte". En octobre 2017, l'Igas rend son verdict : la généralisation du tiers payant au 1er décembre est "irréaliste" du fait notamment de "freins techniques" sur la part des complémentaires. Le rapport recommande de "desserrer le calendrier de déploiement". Le report est acté par la loi de financement de la Sécurité sociale pour 2018. En coulisses, le Gouvernement tente de faire avancer le dossier avec les syndicats, la Cnam et les mutuelles, en établissant un nouveau calendrier de montée en charge du du dispositif : il sera opérationnel "au plus tard fin 2019", s'avance Agnès Buzyn en avril 2018. La ministre de la Santé revient à la charge une dernière fois en octobre 2019… avant d'être accaparée par le Covid. Le tiers payant a toutefois été rendu obligatoire sur les soins du 100% santé.
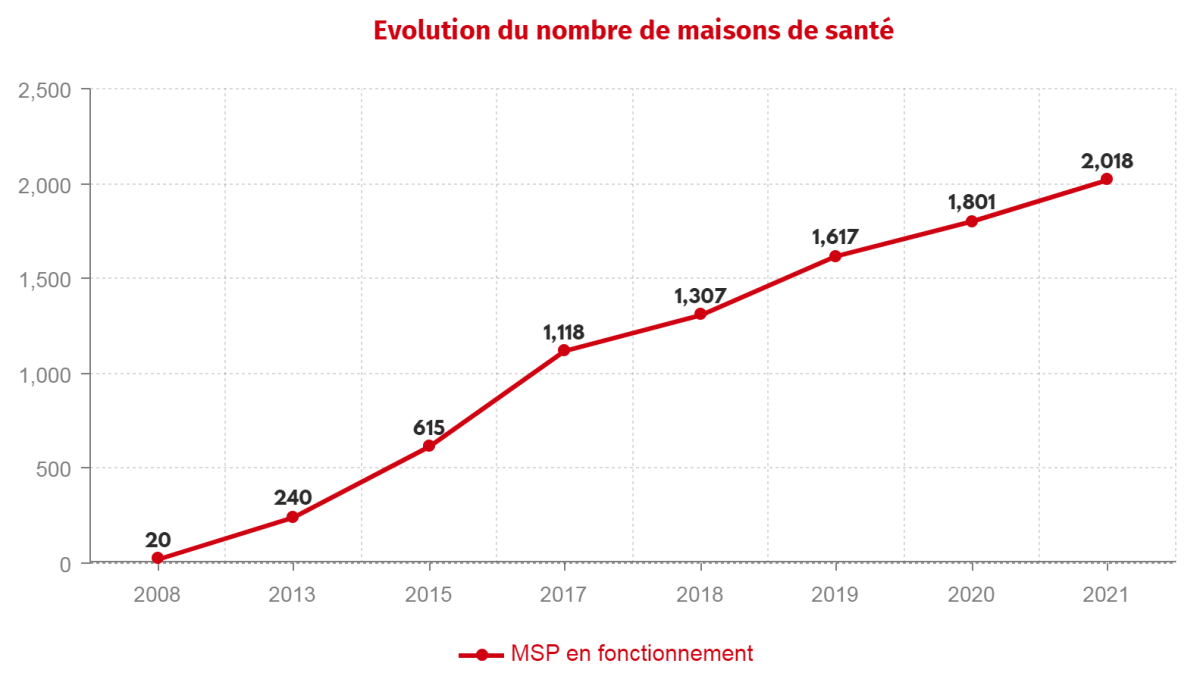
 C'est l'une des mesures phares du programme santé d'Emmanuel Macron : "pour éviter les déserts médicaux", le candidat En Marche mise sur le doublement des maisons de santé pluriprofessionnelles (MSP). Introduit par la loi de financement de la Sécurité sociale de 2007, ce mode d'exercice se déploie lentement jusqu'en 2013 : 240 MSP sont alors en fonctionnement, d'après les chiffres de la fédération AVECSanté. François Hollande et Marisol Touraine se fixent un objectif de 1000 MSP à la fin du quinquennat. Fin 2017, quelques mois après la prise de fonction d'Emmanuel Macron, 1118 MSP sont recensées. Fin 2021, alors que son mandat s'achève, elles sont désormais au nombre de 2018, sans compter les MSP au stade de projets. Sur les quelque 30.000 professionnels qui y exercent, 20% sont des médecins généralistes, précise Avecsanté. La promesse d'un doublement des maisons de santé est donc tenue. De là à dire qu'il a permis "d'éviter les déserts médicaux"…
C'est l'une des mesures phares du programme santé d'Emmanuel Macron : "pour éviter les déserts médicaux", le candidat En Marche mise sur le doublement des maisons de santé pluriprofessionnelles (MSP). Introduit par la loi de financement de la Sécurité sociale de 2007, ce mode d'exercice se déploie lentement jusqu'en 2013 : 240 MSP sont alors en fonctionnement, d'après les chiffres de la fédération AVECSanté. François Hollande et Marisol Touraine se fixent un objectif de 1000 MSP à la fin du quinquennat. Fin 2017, quelques mois après la prise de fonction d'Emmanuel Macron, 1118 MSP sont recensées. Fin 2021, alors que son mandat s'achève, elles sont désormais au nombre de 2018, sans compter les MSP au stade de projets. Sur les quelque 30.000 professionnels qui y exercent, 20% sont des médecins généralistes, précise Avecsanté. La promesse d'un doublement des maisons de santé est donc tenue. De là à dire qu'il a permis "d'éviter les déserts médicaux"…
 C'est la pièce maitresse de la "révolution de la prévention" portée par Emmanuel Macron : l'institution, dès la rentrée 2018, d'un service sanitaire de six semaines pour les étudiants en médecine, odontologie, maïeutique, pharmacie, kinésithérapie et soins infirmiers. Depuis la rentrée 2019, l'ensemble des formations en santé sont concernées, soit 47.000 étudiants amenés chaque année à intervenir dans les établissements scolaires, les Ehpad, les entreprises, les lieux de privation de liberté ou au sein du milieu associatif. De 2018 à 2021, quelques 17.600 actions de sensibilisation, d'éducation à la santé ou encore d'étude de besoins ont été proposées autour d'enjeux de santé publique majeurs tels que le tabac, l'alcool, la prévention des infections sexuellement transmissibles, la nutrition, la promotion de l'activité physique ou encore l'usage des écrans chez les enfants. Le candidat s'était également engagé dans son programme à faire "évoluer la rémunération des médecins en ville afin de mieux valoriser les actions de prévention de la dépendance". Un objectif auquel répond le dernier avenant (9) à la convention, qui finance à hauteur de 145 millions d'euros l'extension de la visite longue à tous les patients de plus de 80 ans en ALD, dans la limite de trois cotations par an et par patient. Emmanuel Macron affichait par ailleurs sa volonté de faire évoluer la rémunération des médecins de ville afin de "valoriser les actions de prévention". L’outil majeur qu’est la Rosp n’a toutefois pas été revu en conséquence durant le quinquennat.
C'est la pièce maitresse de la "révolution de la prévention" portée par Emmanuel Macron : l'institution, dès la rentrée 2018, d'un service sanitaire de six semaines pour les étudiants en médecine, odontologie, maïeutique, pharmacie, kinésithérapie et soins infirmiers. Depuis la rentrée 2019, l'ensemble des formations en santé sont concernées, soit 47.000 étudiants amenés chaque année à intervenir dans les établissements scolaires, les Ehpad, les entreprises, les lieux de privation de liberté ou au sein du milieu associatif. De 2018 à 2021, quelques 17.600 actions de sensibilisation, d'éducation à la santé ou encore d'étude de besoins ont été proposées autour d'enjeux de santé publique majeurs tels que le tabac, l'alcool, la prévention des infections sexuellement transmissibles, la nutrition, la promotion de l'activité physique ou encore l'usage des écrans chez les enfants. Le candidat s'était également engagé dans son programme à faire "évoluer la rémunération des médecins en ville afin de mieux valoriser les actions de prévention de la dépendance". Un objectif auquel répond le dernier avenant (9) à la convention, qui finance à hauteur de 145 millions d'euros l'extension de la visite longue à tous les patients de plus de 80 ans en ALD, dans la limite de trois cotations par an et par patient. Emmanuel Macron affichait par ailleurs sa volonté de faire évoluer la rémunération des médecins de ville afin de "valoriser les actions de prévention". L’outil majeur qu’est la Rosp n’a toutefois pas été revu en conséquence durant le quinquennat.
 C'est probablement la promesse santé la plus emblématique d'Emmanuel Macron. Mise en application par étapes entre 2019 et 2021, la réforme du 100% santé a permis la mise en place de paniers de soins sans reste à charge en optique, en dentaire et en audiologie. Cette "réforme phare" du quinquennat est allée "au-delà des espérances"...
C'est probablement la promesse santé la plus emblématique d'Emmanuel Macron. Mise en application par étapes entre 2019 et 2021, la réforme du 100% santé a permis la mise en place de paniers de soins sans reste à charge en optique, en dentaire et en audiologie. Cette "réforme phare" du quinquennat est allée "au-delà des espérances"...
soulignait le récent bilan du ministère de la Santé. "Nous sommes en train d'éradiquer le renoncement aux soins pour raison financière", se félicitait Olivier Véran en janvier dernier, précisant toutefois que la réforme coûtait plus cher que le milliard d'euros prévu à l'origine (financement Sécu et complémentaires). Depuis l'entrée en vigueur de la réforme, dix millions de Français ont ainsi bénéficié de lunettes, de prothèses dentaires ou auditives du panier 100% santé, pris en charge à 100% par la Sécurité sociale et les complémentaires santé, dans le cadre des contrats responsables. En audiologie, ce sont plus de 800.000 prothèses 100% santé qui ont été délivrées, soit 39% du total. Le nombre de patients équipés a augmenté de 77% de 2019 à 2021 d'après les chiffres du ministère. Un rapport Igas a toutefois relevé des "indices de sur-appareillage" que le Syndicat national des audioprothésistes impute notamment à des pratiques publicitaires agressives. Dans le secteur dentaire, en moyenne sur les onze premiers mois de l’année 2021 (date d’entrée en vigueur du remboursement intégral), 55 % des actes prothétiques dentaires ont été réalisés sans reste à charge pour le patient. Plus de 6 millions de Français ont bénéficié du 100% Santé pour des soins dentaires depuis 2019. Le ministère a toutefois reconnu une "montée en charge plus lente" dans le secteur de l'optique, où le panier 100% santé ne représentait que 17% des ventes en 2021, et où la réforme s'est accompagnée d'un abaissement du plafond de remboursement des montures (de 150 à 100 euros) par les complémentaires. Plus de 4 millions de Français ont toutefois bénéficié de la réforme depuis 2020. Revers de la médaille : la montée des tarifs des complémentaires santé, malgré le bras de fer engagé par Emmanuel Macron et Agnès Buzyn. D'après un échange rapporté par l'ancienne ministre de la Santé dans le récent ouvrage du journaliste Daniel Rosenweg, Le livre (très noir) des mutuelles (Ed. Albin Michel), le Président aurait été jusqu'à brandir la menace d'une Grande Sécu face aux représentants du secteur. "Si vous ne jouez pas le jeu, tout sera public et tout passera par l'Assurance maladie", aurait-il lancé. Un scenario exploré par le Haut Conseil pour l'avenir de l'Assurance maladie, à la demande d'Olivier Véran (… ou d'Emmanuel Macron?), dans un récent rapport.
 "Actuellement, un médicament acheté sur deux n’est pas consommé avec un risque d’automédication et d’impact environnemental", relevait Emmanuel Macron dans son programme 2017, dénonçant un "gaspillage" de 7 milliards d’euros par an. Sous l’impulsion de Marisol Touraine, la dispensation des médicaments à l’unité avait fait l’objet d’une expérimentation menée en 2015 sur les seuls antibiotiques. Les résultats avaient montré une réduction de 10% du volume des comprimés délivrés ainsi qu’une amélioration de l’observance. Mais la généralisation du dispositif était jugée à la fois chronophage pour les pharmaciens et risquée en termes de traçabilité. La mesure, non contraignante, a finalement été inscrite dans la loi "anti-gaspillage" votée en décembre 2019, avec l’objectif d’une entrée en vigueur au plus tard le 1er janvier 2022. Les textes d’application ont été publiés tout récemment, restreignant le dispositif aux antibiotiques. La nouvelle convention des pharmaciens, signée le 10 mars, prévoit un honoraire de dispensation fixé à 1 euro, dans la limite de 500 euros par an. La vente à l’unité n’est pour l’heure ni effective ni généralisée.
"Actuellement, un médicament acheté sur deux n’est pas consommé avec un risque d’automédication et d’impact environnemental", relevait Emmanuel Macron dans son programme 2017, dénonçant un "gaspillage" de 7 milliards d’euros par an. Sous l’impulsion de Marisol Touraine, la dispensation des médicaments à l’unité avait fait l’objet d’une expérimentation menée en 2015 sur les seuls antibiotiques. Les résultats avaient montré une réduction de 10% du volume des comprimés délivrés ainsi qu’une amélioration de l’observance. Mais la généralisation du dispositif était jugée à la fois chronophage pour les pharmaciens et risquée en termes de traçabilité. La mesure, non contraignante, a finalement été inscrite dans la loi "anti-gaspillage" votée en décembre 2019, avec l’objectif d’une entrée en vigueur au plus tard le 1er janvier 2022. Les textes d’application ont été publiés tout récemment, restreignant le dispositif aux antibiotiques. La nouvelle convention des pharmaciens, signée le 10 mars, prévoit un honoraire de dispensation fixé à 1 euro, dans la limite de 500 euros par an. La vente à l’unité n’est pour l’heure ni effective ni généralisée.
 Sortir du "tout paiement à l’acte". C’est l’objectif qu’a fixé le Gouvernement dans le cadre de "Ma santé 2022", en septembre 2018. La première pierre du chantier majeur de la réforme du financement a été posée par le rapport de la task force animée par Jean-Marc Aubert, directeur de la Drees, en janvier 2019. Passant en revue les différents modes de financement, le rapport fixe pour objectif de réduire la part du paiement à l’acte à 50% des dépenses de santé en 2022 (contre 63% en 2018), en développant les autres modes de rémunération que sont le paiement au suivi, le paiement à la qualité/à la pertinence et le paiement à l’épisode ou à la séquence de soins. Des expérimentations sont lancées à la rentrée 2019, dans le cadre de l’article 51 (loi de financement de la Sécurité sociale pour 2018) : paiement à l’épisode de soins pour la colectomie pour cancer, la prothèse totale de hanche et la prothèse totale de genou (27 établissements participant), incitation à la prise en charge partagée (Ipep) ou encore paiement en équipe de professionnels de santé en ville (Peps), qui remplace le paiement à l’acte par le paiement au forfait pour trois types de patientèles au choix (ensemble de la patientèle médecin traitant / plus de 65 ans / diabétiques). Dans le même temps, un décret met en place un paiement des établissements au forfait pour certaines pathologies chroniques (diabète et insuffisance rénale chronique pour commencer). Le Ségur de la santé, à l’été 2020, a poursuivi les réformes de financement engagées par "Ma santé 2022" en introduisant des dotations populationnelles et une part de financement à la qualité pour les urgences (dès 2021), la psychiatrie (2022) le SSR (2023) et les futurs hôpitaux de proximité. Dans le secteur médico-social, la réforme de la tarification et de la contractualisation engagée sous le précédent quinquennat a été poursuivie.
Sortir du "tout paiement à l’acte". C’est l’objectif qu’a fixé le Gouvernement dans le cadre de "Ma santé 2022", en septembre 2018. La première pierre du chantier majeur de la réforme du financement a été posée par le rapport de la task force animée par Jean-Marc Aubert, directeur de la Drees, en janvier 2019. Passant en revue les différents modes de financement, le rapport fixe pour objectif de réduire la part du paiement à l’acte à 50% des dépenses de santé en 2022 (contre 63% en 2018), en développant les autres modes de rémunération que sont le paiement au suivi, le paiement à la qualité/à la pertinence et le paiement à l’épisode ou à la séquence de soins. Des expérimentations sont lancées à la rentrée 2019, dans le cadre de l’article 51 (loi de financement de la Sécurité sociale pour 2018) : paiement à l’épisode de soins pour la colectomie pour cancer, la prothèse totale de hanche et la prothèse totale de genou (27 établissements participant), incitation à la prise en charge partagée (Ipep) ou encore paiement en équipe de professionnels de santé en ville (Peps), qui remplace le paiement à l’acte par le paiement au forfait pour trois types de patientèles au choix (ensemble de la patientèle médecin traitant / plus de 65 ans / diabétiques). Dans le même temps, un décret met en place un paiement des établissements au forfait pour certaines pathologies chroniques (diabète et insuffisance rénale chronique pour commencer). Le Ségur de la santé, à l’été 2020, a poursuivi les réformes de financement engagées par "Ma santé 2022" en introduisant des dotations populationnelles et une part de financement à la qualité pour les urgences (dès 2021), la psychiatrie (2022) le SSR (2023) et les futurs hôpitaux de proximité. Dans le secteur médico-social, la réforme de la tarification et de la contractualisation engagée sous le précédent quinquennat a été poursuivie.
 Dans son programme 2017, Emmanuel Macron avait promis un plan d’investissement de 5 milliards d’euros pour la santé. En parallèle, l’ancien ministre de l’Economie s’était engagé à réaliser "15 milliards d’euros d’économies sur 5 ans", "grâce à un rythme maîtrisé de progression des dépenses de santé". Un objectif mis à mal par la crise des urgences et de l’hôpital en 2019 (à laquelle le Gouvernement a répondu par un 1.5 milliard d’euros sur trois ans) et surtout par la crise du Covid, qui a (re)creusé profondément et durablement le trou de la Sécu. A l’été 2020, le Ségur de la santé a mis sur la table un montant historique...
Dans son programme 2017, Emmanuel Macron avait promis un plan d’investissement de 5 milliards d’euros pour la santé. En parallèle, l’ancien ministre de l’Economie s’était engagé à réaliser "15 milliards d’euros d’économies sur 5 ans", "grâce à un rythme maîtrisé de progression des dépenses de santé". Un objectif mis à mal par la crise des urgences et de l’hôpital en 2019 (à laquelle le Gouvernement a répondu par un 1.5 milliard d’euros sur trois ans) et surtout par la crise du Covid, qui a (re)creusé profondément et durablement le trou de la Sécu. A l’été 2020, le Ségur de la santé a mis sur la table un montant historique...
de 19 milliards d’euros pour restaurer les capacités financières des hôpitaux (6.5 milliards), financer de nouveaux investissements dans les établissements de santé et en ville (9 milliards), moderniser les Ehpad (1.5 milliard), développer le numérique en santé (2 milliards…)… A cela s’ajoutent plus de 8 milliards d’euros de revalorisations salariales pour le personnel soignant des secteurs sanitaires et médico-sociaux.
 "Au moment de souscrire un contrat d'assurance ou un emprunt, les malades de cancers et d'hépatite C n'auront plus à le mentionner, dès 5 ans après leur rémission (contre 10 aujourd'hui)", avait promis le candidat En Marche. Il a fallu attendre le 17 février 2022 et le vote d’une loi sur l’accès au marché de l’assurance pour que cette promesse soit finalement tenue.
"Au moment de souscrire un contrat d'assurance ou un emprunt, les malades de cancers et d'hépatite C n'auront plus à le mentionner, dès 5 ans après leur rémission (contre 10 aujourd'hui)", avait promis le candidat En Marche. Il a fallu attendre le 17 février 2022 et le vote d’une loi sur l’accès au marché de l’assurance pour que cette promesse soit finalement tenue.
 En matière de coordination des soins, le Gouvernement a tout misé sur les communautés professionnelles territoriales de santé (CPTS), fixant un objectif de 1000 CPTS couvrant l’ensemble du territoire d’ici à 2022. Les modalités de financement ont été définies par un accord cadre interprofessionnel signé en juin 2020, et récemment revues à la hausse. L’objectif est toutefois loin d’être atteint puisqu’au 4 février 2022, 243 contrats tripartites (CPTS/CPAM/ARS) avaient été signés, d’après les chiffres fournis par la Cnam. Soit 21,5 millions d’habitants couverts par une CPTS (32% de la population). Dénonçant le "tout structure", les Libéraux de santé plébiscitent de leur côté le développement et le financement conventionnel du dispositif des Escap (équipes de soins coordonnées autour du patient).
En matière de coordination des soins, le Gouvernement a tout misé sur les communautés professionnelles territoriales de santé (CPTS), fixant un objectif de 1000 CPTS couvrant l’ensemble du territoire d’ici à 2022. Les modalités de financement ont été définies par un accord cadre interprofessionnel signé en juin 2020, et récemment revues à la hausse. L’objectif est toutefois loin d’être atteint puisqu’au 4 février 2022, 243 contrats tripartites (CPTS/CPAM/ARS) avaient été signés, d’après les chiffres fournis par la Cnam. Soit 21,5 millions d’habitants couverts par une CPTS (32% de la population). Dénonçant le "tout structure", les Libéraux de santé plébiscitent de leur côté le développement et le financement conventionnel du dispositif des Escap (équipes de soins coordonnées autour du patient).
La sélection de la rédaction




Faut-il supprimer les ARS ?
Marie GILARDI
Oui
Leur communication est opaque Ils ne comprennent rien au terrain Ils ont une logique comptable Ils ont et ont participé à la... Lire plus