FMC : 10 points clésGonalgies
Les douleurs des genoux sont un motif très fréquent de consultation en médecine générale et en rhumatologie, du fait notamment du vieillissement de la population et de l’arthrose.
-
01Point formation n°1
L’examen clinique est fondamental, avec en premier lieu l’interrogatoire, qui guidera les examens complémentaires. L’examen en position debout permet de déceler un genu varum ou valgum ou recurvatum. La marche peut révéler une boiterie. L’examen programmé des genoux sera bilatéral et comparatif, en décubitus puis en procubitus, permettant de rechercher des signes inflammatoires locaux, une amyotrophie, un gonflement en rapport avec un épanchement (choc rotulien, signe du flot), à distinguer d’un hygroma (liquide dans la bourse séreuse prérotulienne).
-
02
La mobilité sera étudiée, à la recherche d’une limitation, d’un flessum, l’étude des hanches sera systématique (une douleur projetée au genou pouvant être l’expression d’une pathologie de hanche).
-
03
Une atteinte des ménisques est caractérisée par une douleur à la pression de l’interligne articulaire et la positivité des tests (Grinding Test, Mac Murray). Une douleur à la pression des insertions tendineuses évoquera une tendinopathie (fréquence de l’atteinte de la patte d’oie, tendinite rotulienne).
-
04
La recherche de mouvements anormaux est importante, pouvant mettre en évidence un tiroir antérieur traduisant une instabilité et une possible lésion du LCA avec positivité du test de Lachman ; un tiroir postérieur traduisant une atteinte du ligament croisé postérieur.
L’étude de l’articulation fémoro-patellaire est systématique, avec positivité du signe du rabot, toucher rotulien, signe de Zohlen, l’attention du praticien étant attirée par des douleurs à la montée et/ou descente des escaliers (chondromalacie rotulienne, arthrose fémoropatellaire). -
05
Le contexte de survenue sera précisé, pouvant orienter vers une infection (arthrite septique) en cas de fièvre, un rhumatisme inflammatoire (polyarthrite rhumatoïde, spondylarthropathie) ou une maladie systémique (maladie de Still, lupus érythémateux disséminé…), un rhumatisme microcristallin (goutte, chondrocalcinose), douleur projetée de hanche ou sciatique, thrombose veineuse profonde poplitée, rupture de kyste poplité, arrachement partielle de l’insertion du quadriceps, fissure osseuse ou ostéonécrose du condyle ou du plateau tibial.
-
06
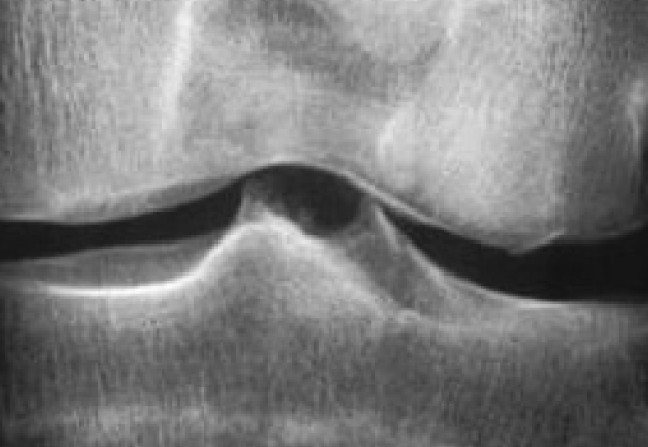
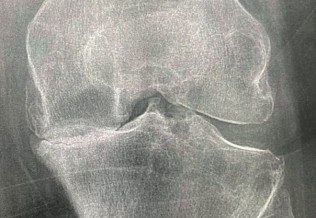
Les radiographies standard sont réalisées en position debout, bilatérales et comparatives, avec des clichés de face et de profil, en schuss, comprenant des incidences fémoropatellaires. Elles permettront l’étude des interlignes articulaires, d’observer un pincement et d’en évaluer l’importance et l’éventuelle aggravation dans le temps, confirmant fréquemment une arthrose fémorotibiale le plus souvent interne, montrant une éventuelle liseré calcique (chondrocalcinose), une destruction ostéo-articulaire (dommages structuraux de la polyarthrite rhumatoïde) avec géodes et ostéolyse, l’affaissement de l’interligne (ostéonécrose).
-
07
Une échographie évaluant notamment un épanchement ou un kyste poplité pourra compléter les radiographies. L’examen visualisera des signes de destruction ostéo-articulaire, confirmant une lésion ligamentaire. La pratique d’une IRM ne sera pas systématique.
L’IRM permet :
– d’écarter une fissure osseuse ou une nécrose en cas d’appui très douloureux sans explication évidente ;
– de rechercher une lésion méniscale complexe (en anse de sceau) responsable de douleurs et de blocage du genou (les méniscoses banales sont fréquentes, souvent associées à l’arthrose) ;
– de confirmer une atteinte ligamentaire (pivot central, ligament latéral interne ou externe ;
– de découvrir une synovite villonodulaire ou une ostéochondromatose, voire une tumeur osseuse. -
08Point formation n°8
Des examens biologiques seront réalisés en cas d’arguments pour une inflammation, pour écarter une infection ou pour caractériser une hyperuricémie, la calcémie sera dosée en cas de chondrocalcinose, le dosage de la vitamine D sera utile en cas de fissure osseuse. Une ponction articulaire sera réalisée en cas d’épanchement avec étude cytologie, recherche de microcristaux, mise en culture systématique.
-
09
La réalisation à visée diagnostique d’une arthrographie, d’un arthroscanner, d’une arthro-IRM, d’une arthroscopie relève de l’exception du fait de l’apport de l’échographie et de l’IRM.
-
10
Le traitement dépend bien entendu de la cause. Il sera local (application de glace) et à visée symptomatique (antalgiques et anti-inflammatoires), complété par la rééducation. Il convient de souligner la place importante prise ces dernières années par la viscosupplémentation par acide hyaluronique dans l’arthrose, permettant un soulagement durable, une amélioration de la fonction, limitant ainsi la consommation des anti-inflammatoires et retardant la pose d’une prothèse de genou.
Références :
- Maheu E, et al. Efficacy and safety of hyaluronic acid in the management of osteoarthritis: Evidence from real-life setting trials and surveys. Semin Arthritis Rheum, 2016;45(4Suppl)S28-33.
Le Dr Frédéric Jacq déclare n’avoir aucun lien d’intérêts concernant les données présentées dans cet article.