FMC : 10 points clésDermatite atopique : une pathologie multifactorielle
Dermatose inflammatoire chronique de plus en plus fréquente, la dermatite atopique repose sur un diagnostic clinique et une prise en charge graduée.
-
01Point formation n°1
La dermatite atopique est une dermatose inflammatoire chronique de la peau évoluant par poussées D’origine multifactorielle, elle associe une prédisposition génétique responsable d’une altération de la barrière cutanée, une dysrégulation de l’immunité, des anomalies du microbiome cutané et digestif et des facteurs environnementaux multiples .
-
02
La dermatite atopique est une affection fréquente, débutant le plus souvent dans l’enfance mais pouvant persister ou apparaître à l’âge adulte. Elle concerne entre 10 et 20 % de la population pédiatrique en Europe et environ 4 à 5 % des adultes en France . La fréquence croissante de la dermatite atopique et le coût global de sa prise en charge en font un enjeu majeur de santé publique dans les pays industrialisés .
-
03
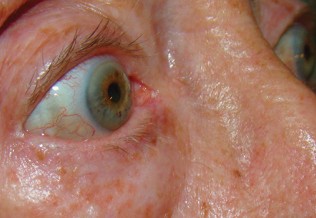
La dermatite atopique s’inscrit dans un contexte d’atopie personnelle ou familiale . Des facteurs environnementaux, notamment les irritants cutanés et le tabagisme passif, peuvent favoriser l’apparition ou l’aggravation des poussées . La maladie est fréquemment associée à d’autres comorbidités, comme l’allergie alimentaire, l’asthme, la rhinite et la conjonctivite.
-
04
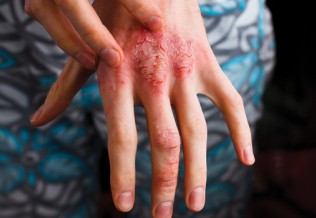
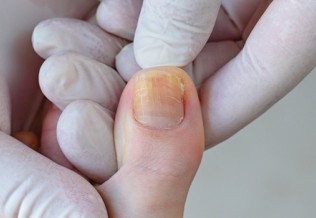
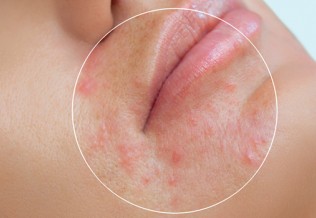
Les signes cliniques varient selon l’âge du patient, mais le prurit chronique et la xérose sont constants . Les lésions peuvent être aiguës ou chroniques, avec des phases de suintement et parfois de lichénification. Le retentissement sur la qualité de vie est fréquent, touchant le sommeil, la vie sociale, scolaire et professionnelle.
-
05
Le diagnostic de dermatite atopique est clinique . Aucun examen complémentaire n’est nécessaire de manière systématique. Le bilan allergologique n’est pas recommandé en première intention . L’interrogatoire permet de préciser l’âge de début, l’évolution, les facteurs déclenchants et l’impact sur la qualité de vie .
-
06
Les complications infectieuses sont fréquentes, dominées par les surinfections bactériennes à Staphylococcus aureus, favorisées par le grattage. Les surinfections virales, notamment l’eczéma herpétique, constituent une complication grave caractérisée par des lésions vésiculeuses pouvant évoluer vers des érosions cutanées multiples. Les dermocorticoïdes ne doivent pas être utilisés lors d’une infection cutanée herpétique .
-
07
La sévérité de la dermatite atopique est évaluée à l’aide de scores cliniques validés comme le Scorad ou l’Easi, mais aussi en tenant compte du retentissement sur la qualité de vie et de la fréquence des poussées. Une maladie est considérée comme mal contrôlée lorsque les symptômes persistent malgré un traitement local bien conduit .
-
08Point formation n°8
Les principales mesures associées à la prise en charge de la dermatite atopique sont : éviter les vêtements irritants, privilégier les douches ou bains courts (environ 5 minutes), utiliser des produits lavants sans irritant (pH compris entre 5 et 6) et appliquer un émollient quotidiennement après la douche .
-
09
Les poussées sont traitées par des dermocorticoïdes adaptés à la localisation et à l’âge. Généralement, il est recommandé un dermocorticoïde de classe modérée sur le visage et de classe forte sur le corps. Le recours aux inhibiteurs de la calcineurine est réservé sur les zones à risque d’atrophie (visage, dont les paupières). En cas de récidives fréquentes, un traitement proactif par un dermocorticoïde est recommandé, avec une application deux jours par semaine sur les sites habituellement atteints .
-
10
Un traitement systémique peut être envisagé chez les patients présentant une dermatite atopique mal contrôlée malgré un traitement local adapté et bien conduit, ou lorsque la mise en oeuvre correcte des traitements topiques est impossible. Il peut également être discuté lorsque les quantités de dermocorticoïdes nécessaires au contrôle de la maladie au long cours sont élevées (> 4 tubes de 30 g de dermocorticoïdes de classe forte par mois chez l’adulte). Les principaux traitements systémiques reposent sur la ciclosporine, les biothérapies et les inhibiteurs de JAK, dans le cadre d’une prise en charge spécialisée .
Références :
- Richard MA, et al. Caractéristiques épidémiologiques des patients de plus de 15 ans avec une dermatite atopique en France : données de l’étude Objectifs Peau. Ann Dermatol Venereol 2017;144(12):S108.
- Sigg N, et al. Recommandations françaises pour la prise en charge de la dermatite atopique. Ann Dermatol Venereol FMC 2025;5(8):493-533.
Le Dr Mickaël Pouliquen déclare participer ou avoir participé à des interventions ponctuelles et déplacements pour Stallergenes et ALK.