
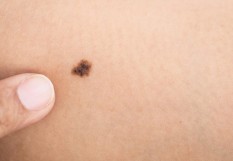
Mélanome : un dépistage tardif augmente le risque d’apparition de cellules persistantes

Egora : Sur le plan épidémiologique, quelle est la place du mélanome parmi les cancers cutanés ?
Pr Caroline Robert : Le mélanome représente 10% des cancers cutanés avec environ 12 000 nouveaux cas et 2000 décès par an. Le carcinome basocellulaire, majoritaire (70%), n’est pas très grave car ne métastase pas à la différence du carcinome épidermoïde, moins fréquent (20%), mais plus agressif.
Le mélanome est-il dépisté encore trop tardivement ?
Effectivement, de nombreuses personnes ne sont pas encore diagnostiquées assez tôt et la situation sanitaire a eu pour conséquence des retards au diagnostic, c’est évident. Les facteurs de risque sont les peaux claires et les coups de soleil. Nous enlevons fréquemment des lésions sur la tête des hommes chauves car ils ont pris le soleil toute leur vie sans se couvrir. Les personnes ayant des antécédents familiaux de mélanome ou celles ayant déjà fait un cancer de la peau sont à risque. Il faudrait vérifier régulièrement le revêtement cutané des patients, surtout leur dos, et leur demander s’ils savent regarder les zones un peu cachées car, bien que moins fréquents, nous trouvons des mélanomes sur les organes génitaux, dans la bouche… La méthode mnémotechnique ABCDE (asymétrie, bords irréguliers, couleur inhomogène, diamètre > 6mm, évolutivité) permet de repérer les lésions suspectes. Et lors d’un changement de taille, d'épaisseur, de couleur, de contour, il vaut mieux la retirer complètement afin de faire une analyse histologique.
Quels sont les risques métastatiques ?
Lorsque le mélanome in situ s’épaissit et franchit la membrane basale entre l'épiderme et le derme, le risque métastatique augmente au fur et à mesure. Au delà de 0,8mm, nous faisons la procédure du ganglion sentinelle. Si ce dernier est envahi, cela signifie qu’il existe un risque plus important de retrouver des métastases ailleurs même si elles ne se voient pas au début. En effet, ce cancer, comme celui du sein, peut donner des métastases tardives, invisibles pendant longtemps et qui vont se mettre à grossir parfois vingt ans après.
Quelles sont les caractéristiques de ces cellules persistantes ?
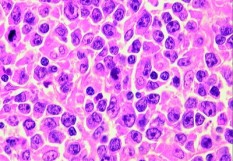
C'est un sujet de recherche. Leurs caractéristiques sont nombreuses. Elles sont furtives vis à vis du système immunitaire, ne se multiplient pas et ne se voient pas. Elles ont un métabolisme et un phénotype différents. Nous étudions leurs processus biologiques et les raisons conduisant à cet « anonymat » pour essayer de les contrer. Comme elles ne se détectent ni au scanner, ni à l’IRM, nous essayons de mettre en place des techniques de biopsies liquides lorsque les mutations caractéristiques du cancer du mélanome sont connues. Par exemple, dans 50% des cas, le mélanome est porteur d'une mutation de BRAF. Nous ne savons pas encore dans quelle mesure la recherche de cette mutation dans le sang pourrait permettre de dépister...
les récidives avant que les métastases ne soient visibles au scanner mais nous avons un espoir de ce côté-là.
La prise en charge se complique-t-elle en raison des mécanismes de résistance de ces cellules ?
Dans un certain nombre de cas, vis à vis des thérapies ciblées, des clones vont être porteurs de mutations conférant une résistance. Ils peuvent être présents dès le début, puis être amplifiés par sélection darwinienne. Mais parfois, nous pensons qu’ils n’existent pas au début et que sous la pression du médicament, les mutations apparaissent par des mécanismes initialement épigénétiques. Dans le cas des cellules persistantes, nous avons montré qu'elles avaient des caractéristiques pouvant conduire à l'apparition secondaire de mutations de résistance. Il existe des mécanismes d’échappement aux immunothérapies, par exemple des tumeurs perdant l'expression de leurs molécules HLA de classe 1. Cette cible, n’existant plus, ne peut plus être détruite par les lymphocytes. Ou parfois, des mécanismes d'immunosuppression inactivent les lymphocytes malgré l'utilisation d'un stimulateur de l'immunité. Les mécanismes de résistance peuvent varier en fonction des différentes localisations métastatiques d’un même patient. Des métastases peuvent régresser tandis que d'autres non. Ces « réponses dissociées » compliquent la prise en charge.
Quels sont les axes de recherche en matière de prise en charge et comment contrer ces mécanismes de résistance ?
Les thérapies ciblées et les immunothérapies ont d’abord été combinées. C'est un progrès marginal. Nous tentons maintenant de les mettre en séquentiel afin d'éviter que les cellules ne trouvent une voie d’échappement (par exemple des thérapies ciblées pendant trois mois suivies d’immunothérapies). Nous en sommes au stade des essais cliniques et ne savons pas encore si ce sera plus efficace que les traitements donnés de façon classique. D'autres immunothérapies sont également associées. Par exemple, nous essayons d’agir, non pas en bloquant seulement PD1, mais aussi une autre molécule, LAG-3, autre point de contrôle inhibiteur du système immunitaire. Les résultats sont encourageants.
Nous cherchons à comprendre comment diminuer l'apparition de résistances en agissant sur des complexes contrôlant la fabrication des protéines notamment dans les cellules tumorales. Nous essayons aussi d’intervenir...
sur le métabolisme des cellules persistantes.
Nous utilisons également des stratégies de transfert de lymphocytes, extraits des tumeurs, modifiés ex vivo puis réinjectés. Les résultats sont encourageants mais c'est une technique compliquée qui suppose que le patient supporte des traitements très lourds.
Nous travaillons également beaucoup sur les marqueurs prédictifs d’efficacité afin de savoir prédire, avant traitement, qui va répondre et qui ne va pas répondre. L’objectif est de donner les meilleurs traitements et surtout d'éviter les traitements inutiles et les effets secondaires associés.
Des vaccins à ARN messager dans le domaine du cancer sont-ils attendus ?
Des résultats d'essais cliniques de phase précoce avec des ARN anti-cancer avaient déjà été publiés notamment dans Nature en 2017. Des ARN codent pour des peptides, des protéines exprimées par les cancers. Je pense que nous allons avoir un boost de progrès sur cette technologie dans le domaine du cancer grâce aux vaccinations contre le SARS-CoV-2.
Quelles sont les données de survie ?
Avant 2011, concernant le mélanome métastatique, nous avions environ 20% de survie à un an et maintenant, avec les immunothérapies, nous avons 50% de survie à 5 ans. Pour le mélanome de stade 3 que ce soit avec les thérapies ciblées anti-BRAF ou les immunothérapies anti-PD1, nous avons une diminution du risque de récidive à 5 ans de 40%.
Continuer à délivrer des messages de prévention aux patients est important ?
Il faut continuer à sensibiliser les patients à la photo protection et leur rappeler que cela n’empêche pas de synthétiser de la vitamine D. Les vêtements offrent une meilleure protection contre le soleil que les crèmes solaires avec lesquelles des zones peuvent être oubliées. Les personnes à risque doivent également, à intervalle régulier, prendre en photo les grandes parties de leur corps (dos, ventre…) afin que les médecins puissent repérer les lésions les unes par rapport aux autres et surtout leurs variations dans le temps.
*Le Pr Caroline Robert déclare participer ou avoir participé à des interventions ponctuelles (consulting occasionnels) pour BMS, Roche, Pierre Fabre, Novartis, Sanofi, MSD, AstraZeneca.
La sélection de la rédaction
Faut-il supprimer les ARS ?
Marie GILARDI
Oui
Leur communication est opaque Ils ne comprennent rien au terrain Ils ont une logique comptable Ils ont et ont participé à la... Lire plus