FMC : 10 points clésPancréatite chronique
La douleur est le symptôme prédominant dans la plupart des cas.
-
01Point formation n°1
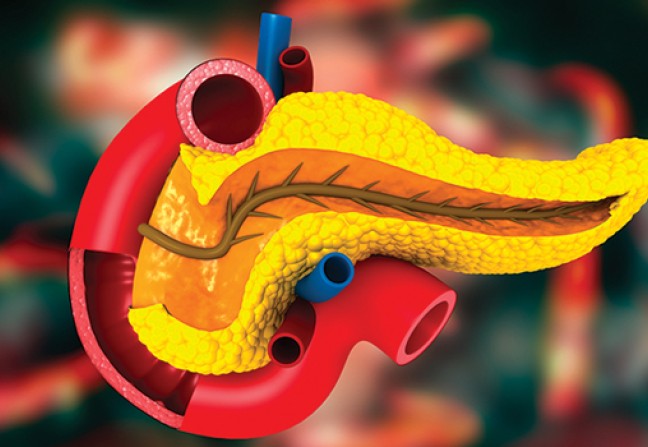
La pancréatite chronique (PC) est la principale cause d’insuffisance pancréatique. Celle-ci est définie comme un déficit de production d’enzymes pancréatiques aboutissant à une mal-digestion des aliments qui se traduit en clinique par l’existence d’une stéatorrhée pour l’insuffisance pancréatique (IP) exocrine ; l’IP endocrine se traduisant par un diabète. Il faut avoir perdu près de 90 % du parenchyme pancréatique pour développer une IP exocrine significative. L’incidence de la maladie, dont la prédominance est nettement masculine, est évaluée entre 4 à 32/100 000, la prévalence s’élevant entre 26 et 99 pour 100 000.
-
02
Une PC doit être suspectée :
– devant la répétition de poussées de pancréatite aiguë ;
– devant un premier épisode survenant dans un contexte particulier (alcoolisme chronique et massif, antécédents familiaux de PC, imagerie compatible avec une PC auto-immune…).
Le diagnostic formel repose sur la présence soit de calcifications pancréatiques soit d’anomalies canalaires (irrégularité, alternance sténoses-dilatations). -
03
La principale cause de PC est l’alcoolisme chronique (80 %). Le rôle du tabac et celui de facteurs métaboliques, génétiques interviennent dans la genèse de la PC. Environ 5 % des patients alcooliques développeront une PC. Concernant les causes non alcooliques de PC, on doit évoquer :
– avant l’âge de 35 ans, une cause héréditaire ;
– après l’âge de 55 ans, en l’absence de cause évidente, il est impératif de rechercher une cause tumorale ;
– à tous les âges, il faut évoquer une PC auto-immune uniquement lorsque les images radiologiques sont évocatrices.
Deux situations seulement peuvent motiver la réalisation d’une biopsie :
– un doute quant à une tumeur sous-jacente dans les formes pseudo-tumorales de PC ;
– la situation particulière de la pancréatite auto-immune. -
04
Au stade initial, la maladie est caractérisée par des poussées de pancréatite aiguë, et par des douleurs récidivantes et chroniques qui représentent la principale traduction clinique de la maladie. L’IP exocrine survient presque inéluctablement après en moyenne dix ans d’évolution.
-
05
L’IP exocrine provoque une stéatorrhée et un amaigrissement modéré. Elle ne survient que dans les formes très évoluées. La stéatorrhée se traduit par des selles claires, mastic, très nauséabondes, flottantes et tachant le papier hygiénique comme un corps gras. Le tableau est souvent caricatural et, dans un contexte de maladie pancréatique chronique évidente, il ne nécessite pas de confirmation biologique. Dans les cas plus douteux, le diagnostic de l’IP exocrine repose aujourd’hui sur le dosage de l’élastase fécale, et non plus sur la recherche d’une stéatorrhée.
-
06
Le diabète est une complication majeure, tardive mais quasi inéluctable de la PC.
-
07
Lors de poussée de pancréatite aiguë sur PC, la biologie montre une augmentation de la lipase, un syndrome inflammatoire et le plus souvent des anomalies du bilan hépatique. Le bilan morphologique doit comprendre une TDM et une IRM, ces deux examens sont complémentaires. Ce bilan a pour but de rechercher des signes évocateurs tels que des calcifications pancréatiques, des anomalies du calibre du canal de Wirsung et des canaux pancréatiques secondaires, la présence de faux kystes et leur retentissement compressif, et permet de rechercher une éventuelle cause non alcoolique (pathologie tumorale, auto-immune…) et aussi d’éliminer des diagnostics différentiels.
-
08Point formation n°8
Le traitement de la douleur est primordial. L’arrêt des consommations d’alcool et de tabac est un point capital pour contrôler la douleur. De petits repas fréquents dans la journée sont préférables à deux principaux. La prescription de paracétamol, d’AINS est d’usage en cas de douleurs de faible intensité. Le recours aux opiacés est fréquent par la suite. Néanmoins, il est primordial d’éviter leur prescription au long cours. Les traitements endoscopiques sont indiqués en cas de douleur, lorsqu’elle est associée à une obstruction ductulaire. Il s’agit de procédure de type désobstruction, pose de stent. La chirurgie est envisagée en cas d’échec du traitement endoscopique.
-
09
Le traitement de l’IP endocrine repose sur l’insulinothérapie alors que l’IP exocrine sera traitée par les extraits pancréatiques. Ces derniers sont d’autant plus indiqués qu’il existe une stéatorrhée et/ou une perte pondérale importante, et doivent être pris au milieu du repas.
-
10
La surveillance est principalement clinique, reposant sur l’observance du sevrage de l’alcool, sur le poids, la présence et/ou la récidive d’une diarrhée et sur le contrôle du diabète.
Références :
- Vinciane Rebours. Pancréatite chronique. Recommandations internationales. Post’U 2021:33-39.
Le Dr Guy Scémama déclare n’avoir aucun lien d’intérêts concernant les données présentées dans cet article.