FMC : 10 points clésFibrillation auriculaire
La question de l’indication des anticoagulants est fondamentale.
-
01Point formation n°1
La prévalence des arythmies supraventriculaires est de 2,25/1 000 personnes, et l’incidence annuelle est de 35/100 000. Le risque d’arythmie est 2 fois plus élevé chez les femmes que chez les hommes. Par ailleurs, il augmente avec l’âge : les personnes âgées de plus de 65 ans ont un risque d’arythmie 5 fois plus élevé que les plus jeunes.
-
02
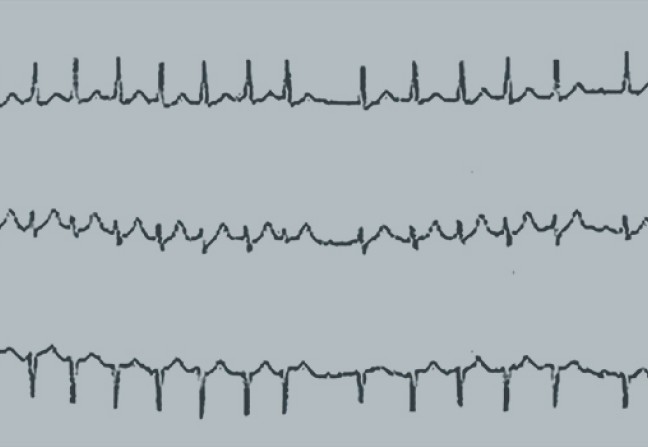
Il existe trois types de tachycardie supraventriculaire : les tachycardies atriales, les flutters atriaux et les fibrillations auriculaires (Acfa). Parmi les Acfa, on distingue les formes paroxystiques (< 7 jours, en général < 48 heures, de résolution spontanée), persistantes (≥ 7 jours ou nécessitant une cardioversion) et persistantes prolongées (≥ 1 an).
-
03
La principale cause est l’âge. Les autres sont l’HTA, les coronaropathies, les valvulopathies, l’insuffisance cardiaque, les hyperthyroïdies, l’excès d’alcool, le diabète, les apnées du sommeil, l’obésité.
-
04
Il faut distinguer les formes mal tolérées (dyspnée, angor, malaises…), nécessitant une hospitalisation des formes pauci-/asymptomatiques pouvant être traitées en ambulatoire. L’examen de première intention est l’ECG qui confirme l’arythmie. Si celui-ci est normal, on complétera par un Holter ECG de 24 heures ou plus. L’échocardiographie appréciera la tolérance ventriculaire gauche, évaluera la dilatation des oreillettes et recherchera une cause valvulaire ou ischémique. On discutera un test d’effort si suspicion de cardiopathie ischémique ou si arythmie à l’effort. Un bilan biologique de base doit être réalisé (ionogramme, hémogramme, créatininémie, TSH).
-
05
Dans les formes paroxystiques, la difficulté est d’avoir un ECG per-critique. L’alternative est de proposer une autosurveillance via des systèmes type AliveCor qui permet l’enregistrement d’un tracé sur un smartphone.
-
06
Longtemps empirique, l’indication de l’anticoagulation a été affinée grâce au score CHA2DS2-VASc.
C Dysfonction VG ou IC Score 1 H HTA Score 1 A2 Âge ≥ 75 ans Score 2 D Diabète Score 1 S2 AVC, AIT, embolie Score 2 V Maladie vasculaire Score 1 A Âge 65 -74 ans Score 1 Sc Sexe féminin Score 1
En cas de score = 0, pas d’indication aux anticoagulants ; si = 1, discussion au cas par cas ; si ≥ 2, indication aux anticoagulants. Les traitements anticoagulants historiques sont les antivitamine-K (AVK) dont la gestion est difficile au quotidien (interférences médicamenteuses, alimentaires, contrôle par INR) mais qui présentent l’intérêt d’être utilisables en cas d’insuffisance rénale sévère et de pouvoir être neutralisés.
Les traitements de première intention sont les anticoagulants oraux directs, avec une efficacité supérieure ou équivalente aux AVK et un taux de saignements inférieur. La contre-indication principale est l’insuffisance rénale sévère. Les limites sont l’absence de test d’hémostase de routine et la présence d’un antidote uniquement pour le dabigatran. -
07
Il existe deux types de cardioversion : médicamenteuse (amiodarone) ou électrique. Le patient doit être préalablement anticoagulé, soit au long cours, soit, chez les nouveaux patients, depuis au moins quatre semaines. Si l’arythmie est récente (< 48 heures), il est possible de tenter une cardioversion médicamenteuse rapide. Si l’arythmie est mal tolérée et que le patient n’est pas anticoagulé, une cardioversion électrique peut se discuter, après avoir éliminé un thrombus auriculaire gauche par échographie transoesophagienne ou angioscanner.
-
08Point formation n°8
Le traitement médicamenteux de fond utilise préférentiellement la flécaïnide et les bêtabloquants, en respectant les contre-indications (insuffisance cardiaque, coronaropathie, bloc de branche gauche complet pour la flécaïnide et asthme pour les bêtabloquants). Les alternatives sont les quinidiniques, les inhibiteurs calciques bradycardisants et l’amiodarone (la plus efficace mais limitée par les nombreux effets secondaires). La règle est de ne pas utiliser plus de deux anti-arythmiques. L’efficacité de ces traitements est de 50 à 60 % un an après régularisation d’une arythmie.
-
09
Une ablation par radiofréquence ou cryoablation peut se discuter chez les patients symptomatiques, en cas d’échec ou d’intolérance aux traitements antiarythmiques. En cas d’Acfa symptomatique, l’ablation se discutera plutôt chez les patients les plus jeunes (< 70 ans) et dans les formes paroxystiques et persistantes (taux de succès respectivement de 90 et 70 %, seulement 50 % dans les formes chroniques). Une deuxième, voire une troisième, intervention est parfois nécessaire.
-
10
En cas de contre-indication ou d’hémorragie majeure sous anticoagulants et si le score CHA2DS2-VASc est ≥ 4, l’alternative est d’implanter une prothèse dans l’auricule gauche après étude précise de son anatomie. Le risque principal est la perforation de la paroi de l’auricule.
Références :
- 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. August 2019.
Le Dr David Bacquet déclare n’avoir aucun lien d’intérêts concernant les données présentées dans cet article.