Journées dermatologiques de Paris : des recommandations françaises pour mieux prendre en charge le psoriasis

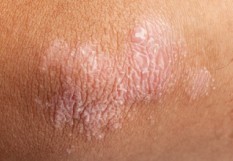
La Société française de dermatologie vient d’élaborer de nouveaux algorithmes décisionnels pour la prise en charge du psoriasis modéré à sévère.
Le Groupe de recherche sur le psoriasis de la Société française de dermatologie (www.grpso.org) vient de concevoir de premières recommandations françaises de prise en charge du psoriasis modéré à sévère. "Ceci était nécessaire car les recommandations américaines et européennes sont obsolètes, alors que de nouvelles thérapeutiques sont apparues. De plus, elles ne sont pas toujours applicables à la situation française et ne hiérarchisent pas les stratégies thérapeutiques", a expliqué le Dr Axel Villani (Hôpital Edouard Herriot, Lyon). Le texte présente les différents traitements systémiques, y compris la photothérapie, sous forme d’algorithmes décisionnels en prenant en compte formes cliniques du psoriasis, et comorbidités. Pour chaque médicament, une fiche et deux tableaux synthétisent les points essentiels à connaître pour la prescription. Un traitement systémique peut être proposé lorsque le psoriasis correspond à une surface corporelle supérieure à 10 %, s’accompagne d’un score de Psoriasis Area Severity Index (Pasi) ou d’un Dermatology Life Quality Index (Dlqi) supérieurs à 10, a un retentissement physique, psychologique ou social significatif, n’est pas contrôlé par le traitement local, et est responsable de handicap fonctionnel, psychologique ou social. Les objectifs thérapeutiques, qui sont définis par 2 algorithmes décisionnels, prennent en compte les évolutions du PGA (Physician Global Assessment), du Pasi et du Dlqi. Méthotrexate ou photothérapie en première intention Le traitement systémique de 1e ligne du psoriasis en plaques sans comorbidités repose sur le méthotrexate ou la photothérapie, la ciclosporine et, éventuellement, l’acitrétine. "Les avantages du méthotrexate sont un recul de 60 ans en termes de bénéfices-risques, une prescription facile, un coût peu onéreux. Pour la photothérapie, les méta-analyses d’essais contrôlés concluent aussi à une bonne efficacité. On proposera en premier lieu la photothérapie à UVB plutôt que la puvathérapie en raison de sa meilleure tolérance et de son moindre risque de carcinogénèse cutanée, sauf chez les patients avec des plaques larges et épaisses où la puvathérapie sera privilégiée", a indiqué le Dr Florent Amatore (CHU de Marseille). La ciclosporine est utile lorsqu’un contrôle rapide de la maladie est nécessaire car ce médicament agit vite. L’acitrétine, un analogue de synthèse de l’acide rétinoïque, sera réservé aux contre-indications des autres médicaments de première ligne, "ses données d’efficacité reposant sur peu d’études et les taux de réponse étant inférieurs à ceux des autres traitements". En cas d’échec ou de contre-indication de deux traitements parmi méthotrexate, puvathérapie, ou ciclosporine, on passera à l’adalimumab, ou à l’ustékinumab, un anti-IL12/23, puis après éventuel switch de l’un pour l’autre, on prescrira un autre anti-TNF (étanercept, infliximab), ou des anti-IL17. "Le groupe de travail a eu un peu de mal à se positionner sur la place de l’aprémilast", inhibiteur de la phosphodiestérase 4 (PDE4),"dont les données d’efficacité reposent sur peu d’études". Ce médicament a au bout du compte "été réservé aux contre-indications des biothérapies". Seize situations particulières détaillées Seize situations de comorbidités ont, par ailleurs, été identifiées devant conduire à préférer, considérer, éviter, ou contre-indiquer les différents traitements systémiques de 1e et de 2e ligne du psoriasis. "Par exemple, chez les patients à risque cardiovasculaire, le méthotrexate doit être préféré, car des données rétrospectives ont rapporté un effet cardioprotecteur, la photothérapie et l’acitrétine peuvent être considérées, la ciclosporine doit être évitée car elle élève la pression artérielle. En 2e intention, les anti-TNF seront préférés, chez ces patients, les études suggérant qu’ils n’augmentent pas le risque cardiovasculaire". Pendant la grossesse, la photothérapie aux UVB sera préférée en 1e ligne, "si la patiente en accepte les contraintes", alors que la puvathérapie est à éviter faute de données suffisantes. La ciclosporine peut être utilisée, car elle n’est pas tératogène ; le méthotrexate et l’acitrétine sont formellement contre-indiqués. "En 2e ligne, on pourra considérer un anti-TNF, de préférence l’étanercept en raison de sa demi-vie plus courte et parce qu’il semble induire moins d’infections et moins traverser la barrière placentaire". Les choix pour le traitement systémique sont également influencés par la forme clinique de psoriasis. Dans le psoriasis pustuleux généralisé et le psoriasis érythrodermique, la ciclosporine sera préférée en 1e intention, tandis que le méthotrexate sera privilégié dans les psoriasis unguéaux, où il a montré une meilleure efficacité. "Les données de la littérature n’étaient pas, enfin, assez robustes pour émettre des recommandations spécifiques pour le psoriasis palmo-plantaire non pustuleux et le psoriasis du cuir chevelu, et la préconisation est donc de les traiter comme les psoriasis en plaques". Rhumatisme psoriasique : traiter en fonction de la symptomatologie prédominante "Pour le rhumatisme psoriasique, l’algorithme de l’European League Against Rheumatism (Eular) a été modifié et actualisé pour inclure l’ixékizumab, un anti-IL17, et l’aprémilast". La phase I de traitement continue de reposer sur les médicaments anti-inflammatoires non stéroïdiens (Ains), la phase II sur le méthotrexate (ou en cas de contre-indication le léflunomide, ou la sulfasalazine). Mais, pour la phase III, qui se caractérise par l’introduction des biothérapies après échec du méthotrexate, "les nouvelles recommandations proposent des choix différents selon que la part articulaire ou cutanée du psoriasis prédomine", a signalé le Dr Amatore. "On proposera l’adalimumab en 1e intention si l’atteinte articulaire vient en premier lieu, alors que si l’atteinte cutanée prévaut, on suivra ce qu’on fait dans le psoriasis en plaques et on prescrira adalimumab ou ustékinumab. Après switch de l’un pour l’autre en cas d’échec, on passera à un autre anti-TNF ou à un anti-IL17. La place de l’aprémilast a encore été réduite, chez ces patients, les recommandations estimant que « ce médicament ne peut être prescrit que dans les formes mineures de rhumatisme psoriasique, et toujours en cas de contre-indication des biothérapies".
Forme-t-on trop de médecins ?

Fabien Bray
Oui
Je vais me faire l'avocat du diable. On en a formés trop peu, trop longtemps. On le paye tous : Les patients galèrent à se soigne... Lire plus
La sélection de la rédaction